Інфекційні хвороби – Тернопіль, 1998 – № 3. – С. 20-23.
Незважаючи на широкий комплекс профілактичних заходів, проведений у нашій країні в 90-х роках, дифтерія залишається актуальною медико-соціальною проблемою.
Метою дослідження було з`ясування клінічної і патоморфологічної картини летальних випадків дифтерії. Одержано результати, що характеризують частоту і особливості ускладнень, які притаманні перебігу дифтерії в 90-х роках.
Матеріали і методи
Проаналізовано клінічний перебіг і патоморфологічну картину 29 летальних випадків дифтерії. Хворі перебували на стаціонарному лікуванні у Львівській ІКЛ у 1990-1995 рр. З 29 летальних випадків токсичні форми дифтерії виявлено у 27 хворих: токсична форма 3-го ступеня – у 18 хворих, 2-го ступеня – у 7 і 1-го ступеня – у 2 хворих. Комбіновані форми дифтерії спостерігалися у 14 хворих, з них дифтерія ротоглотки поєднувалася з дифтерією носа у 13 хворих, з дифтерією гортані – у 7 і з дифтерією трахеї та бронхів – у 2 хворих.
Результати досліджень та їх обговорення
Тільки троє хворих були госпіталізовані своєчасно, у решти надходження до інфекційного стаціонару було на третій день від початку хвороби і пізніше. З них половина поступили пізніше п`ятого дня. Наведені дані підтверджують положення, що робота по зниженню летальності від дифтерії лежить в площині заходів по ранньому виявленню і вчасній госпіталізації хворих.
З 29 хворих на дифтерію міокардит розвинувся у 23 чоловік, нефрозо-нефрит у 17 (в тому числі ускладнений гострою нирковою недостатністю у 13), круп – у 7 і поліневрит – у 4 хворих.
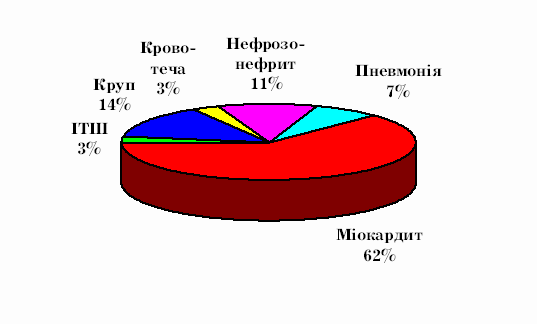
Мал. 1. Причини смерті при дифтерії.
Відповідно до одержаних даних, найчастішою причиною смерті у хворих на дифтерію був міокардит (мал.1). Так, з 29 летальних випадків міокардит став безпосередньою причиною смерті у 18 хворих (62%). Патоморфологічні дослідження виявили, що міокардит у більшості хворих був альтеративно-інтерстиціальним з характерною круглоклітинною інфільтрацією дифузного, рідше дифузновогнищевого характеру. Макроскопічно у переважній більшості випадків виявлено розширення камер серця, в`ялий міокард бурого кольору.
Заслуговує на увагу клінічний перебіг міокардитів. Розвивалися вони рано (3-7-й день хвороби). Клініку у більшості хворих визначало прогресуюче зниження скоротливої здатності міокарда. У хворих виявлялися розширення границь серця, тахікардія, погіршення властивостей пульсу (наповнення і напруження), аритмії, катастрофічне зниження артеріального тиску, задишка, акроціаноз.
У 12 хворих на тлі міокардиту виникали атріовентрикулярні блокади високих ступенів. Шістьом хворим з повною атріовентрикулярною блокадою проводилася електрокардіостимуляція (ЕКС) шляхом введення активного електрода через підключичну вену у порожнину правого шлуночка. У всіх випадках ЕКС виявилася неефективною. При встановленні стандартного ритму ЕКС 72-76 ударів на хвилину невдовзі прогресивно знижувався артеріальний тиск і летальний кінець у п`яти хворих з шести наступив протягом перших двох діб від початку ЕКС. З позиції сьогоднішного дня можна стверджувати про безперспективність застосування ЕКС у хворих з атріовентрикулярними блокадами, які спричинені дифузним дифтерійним міокардитом із критичним зниженням скоротливої функції міокарда. Це відповідає універсальному принципу: стимулювати можна тільки той міокард, який має необхідні резерви скоротливої здатності. Але чи слід взагалі відкидати ЕКС як метод при всіх дифтерійних міокардитах з атріовентрикулярними блокадами? Ні! Оскільки крім важких дифузних міокардитів із критичним зниженням скоротливої здатності при дифтерії можуть розвиватися міокардити з переважно вогнищевими ураженнями на тлі збереженої скоротливої здатності. У випадку локалізації вогнищевих уражень у міжпередсердній і міжшлуночковій перегородці можливі порушення атріовентрикулярної провідності різних ступенів, у тому числі повні атріовентрикулярні блокади. ЕКС буде потрібна, якщо у хворого з блокадою розвинеться гостра серцева недостатність, спричинена не критичним зниженням скоротливої функції міокарда, а брадисистолічною аритмією внаслідок блокади (приступи Морганьї-Едем-Стокса). Ми спостерігали хворого на дифтерію з атріовентрикулярною блокадою на тлі вогнищевого міокардиту, якому проводилася ЕКС. Смерть настала на 9-й день після ЕКС внаслідок ускладнення ЕКС – тромбоемболії легеневої артерії. Очевидно, що при вирішенні питання про ЕКС повинен переважати зважений, диференційований підхід в залежності від стану міокарда. Вважаємо, що зниження ритму ЕКС до 50-55 імпульсів на хвилину при дифтерійному міокардиті є оптимальним, оскільки частіший ритм призводить до надмірного виснаження хворого міокарда.
У випадках тяжких дифузних дифтерійних міокардитів з повною атріовентрикулярною блокадою можливості консервативної терапії обмежені, а шанси хворих на одужання мінімальні. У цих випадках, коли ЕКС є неефективною, більшість авторів рекомендують глюкокортикостероїди в достатніх дозах (40-60 мг преднізолону на добу). Широко застосовуються відомі препарати, які покращують обмінні процеси в міокарді (фосфаден, піридоксальфосфат, цитохром та інші), анаболічні стероїди, а також оксигенотерапію.
На випадок, якщо дифтерійний міокардит супроводжується порушенням функції провідності, важливо утриматися від призначення препаратів, які уповільнюють атріовентрикулярну провідність: серцевих глікозидів, бета-блокаторів, верапамілу, кордарону.
Ще одне обмеження при уповільненій атріо-івентрикулярній провідності – це препарати калію [1]. Призначати хворим з уповільненою атріовентрикулярною провідністю навіть на тлі глюкокортикостероїдної терапії значні дози хлориду калію у складі поляризуючих сумішей неприпустимо. Орієнтація тільки на показники калію в плазмі крові не виправдана, оскільки вміст калію в плазмі крові далеко не завжди корелюється з вмістом калію в клітині. Крім цього, бажано утримуватися від призначення “нових” препаратів, або навіть і відомих препаратів, лікувальний ефект яких при дифтерії ще до кінця не з`ясований (каптопріл та інші).
Інше обмеження при дифтерії – це обмеження об`єму внутрішньовенних інфузій, якщо у хворого є ознаки міокардиту зі зниженням скоротливої здатності (не більше 500 мл на добу). Якщо ж необхідно вводити більший об`єм, то темп інфузій не повинен бути вищим ніж 30 крапель на хвилину.
Друге місце серед причин смерті від дифтерії посідають крупи. Це ускладнення було причиною смерті у чотирьох хворих (14%). З них у двох випадках патоморфологічно виявлено нисхідний круп з втягненням у процес трахеї і бронхів. З чотирьох хворих у двох круп поєднувався із зливною гнійною бронхопневмонією, а ще у двох хворих круп був причиною розвитку вогнищ ателектазів у легенях і гострої емфіземи. У всіх цих хворих на тлі крупу розвинувся синдром дисемінованого внутрішньосудинного згортання (ДВЗ) крові з крововиливами у внутрішні органи.
Щодо ДВЗ-синдрому, то в останні роки він став виявлятися патоморфологічно значно частіше, ніж у попередні роки. Так, у 1995 році в ІКЛ м. Львова від дифтерії померло 5 хворих, з них ДВЗ-синдром патоморфологічно виявлено у 4-х: у двох на тлі крупу, у одного на тлі міокардиту, який поєднувався з гострою нирковою недостатністю (ГНН) і ще у одного на тлі інфекційно-токсичного шоку (ІТШ) в гострому періоді хвороби. Всі четверо хворих загинули від поліорганної недостатності: в судинах виявлено фібринові тромби, спостерігалися крововиливи у внутрішніх органах, в тому числі вогнища крововиливів та некрози в корі надниркових залоз. Значним було ураження м`яких тканин шиї. Традиційно вважається, що основною ознакою ступеня токсичної дифтерії є набряк підшкірної клітковини шиї, який у більшості хворих тістуватої консистенції. Але відомо, що у частини хворих на токсичну дифтерію розвивається щільний набряк шиї, інколи навіть з імбібіцією кров`ю за рахунок ураження не тільки підшкірної клітковини, а й інших м`яких тканин шиї. Патоморфологічні дослідження свідчать, що у трьох з п`яти померлих у 1995 році крім набряку підшкірної клітковини розвинулися також серозно-геморагічний міозит шиї, глотки, вогнища крововиливів у м`які тканини шиї. Очевидно, що хворі з ДВЗ-синдромом потребують в комплексі лікувальних заходів призначення глюкокортикостероїдів у відповідних дозах в перші дні хвороби, а також з метою правильного дозування антикоагулянтів систематичного моніторингу коагуляційних властивостей крові.
На третьому місці серед причин смерті при дифтерії стоїть токсичний нефрозо-нефрит. Серед 29 померлих від дифтерії хворих токсичний нефрозо-нефрит спостерігався у 17 хворих. ГНН розвинулася у 13 хворих, з них у 9 хворих підвищений рівень сечовини і креатиніну крові виявлено вже при надходженні в інфекційний стаціонар, ще до початку серотерапії. Саме ниркова недостатність стала причиною смерті у 3 хворих (11%), з них у одного вона була єдиним ускладненням, а у двох інших вона переважала у клініці. У трьох померлих нефрозо-нефрит розвивався з першого дня перебування в стаціонарі, стрімко наростали показники сечовини і креатиніну крові, розвинулися олігоанурія і хворі помирали від уремії. У інших хворих ГНН поєднувалася з міокардитом і вагомо погіршувала перебіг хвороби, прискорюючи летальний кінець. Патоморфологічне дослідження нирок виявило переважне ураження мозкового шару, яке вкладалося в картину вогнищевого некротичного нефрозу. Одержана нами клініко-патоморфологічна характеристика уражень нирок при дифтерії спростовує усталене твердження про виняткову доброякісність дифтерійного нефрозу (нефрозо-нефриту). Це, зокрема, підтверджується і даними літератури [2]. Виходячи з наших спостережень, можна дійти висновку, що в 90-ті роки відбулися не стільки якісні зміни в характері ураження нирок, скільки збільшився ступінь вираженості патологічних змін в канальцях (некротичний нефроз), а також в меншій мірі у клубочках, що вказує на злоякісніший характер дифтерійного нефрозо-нефриту в 90-ті роки. Як відомо, інтенсивність інфекційного процесу залежить від вірулентності збудника і від реактивності макроорганізму. Питання про зростання вірулентності збудника дифтерії на сьогоднішній день залишається нез`ясованим, але ми з впевненістю можемо констатувати факт патологічного зрушення реактивності макроорганізму у великих груп населення, наявності первинних і вторинних імунодефіцитів, низького рівня антитоксичного імунітету внаслідок згубного впливу багатьох токсичних, алергізуючих та інших несприятливих екологічних факторів.
Відповідно до одержаних даних, безпосередньо від дифтерійного поліневриту хворі не помирали, але у двох хворих (7%) причиною смерті були гнійні зливні аспіраційні бронхопневмонії внаслідок порушення ковтання і парезу дихальної мускулатури поліневритичної природи.
У одного хворого на токсичну дифтерію 3-го ступеня (3%) безпосередньою причиною смерті була кровотеча з ерозованої поверхні миґдаликів з аспірацією крові на фоні інфекційного психозу в гострий період хвороби. У випадку психозу в комплексі лікувальних заходів необхідне максимально швидке усунення психомоторного збудження, яке найдоцільніше проводити в умовах реанімаційного відділення.
Нами виявлено вагомі сезонні коливання показників летальності від дифтерії. Найвищою летальність була влітку – 8,3%, тоді як навесні – 1,3% (Р<0,05), взимку і восени – відповідно 3,9% і 3,8%.
Висновки
- На сьогоднішній день дифтерія відзначається значно тяжчим перебігом з множинними тяжкими ускладненнями.
- Серед причин смерті від дифтерії міокардит посідає перше місце (62% всіх летальних випадків).
- Застосування електрокардіостимуляції у хворих з атріовентрикулярними блокадами на тлі дифузного дифтерійного міокардиту із критичним зниженням скоротливої здатності міокарда є безперспективним.
- Показом для електрокардіостимуляції є атріовентрикулярні блокади високих ступенів на тлі дифтерійного міокардиту з переважно вогнищевими ураженнями міокарда із збереженим резервом скоротливої здатності.
- Перебіг дифтерійного нефрозо-нефриту в 90-ті роки став більш злоякісним, частіше спостерігається летальність від гострої ниркової недостатності (11% всіх летальних випадків).
- Виявлено вагомі сезонні коливання летальності від дифтерії (Р<0,05). Найвищі показники летальності зафіксовано влітку.
Література
- Липницкий Т. Н. Основы неотложной кардиологии. – Винница, 1995. – 252 с.
- Вальба Е.В., Астафьева Н.В., Быкова Р.Н. Клиническая картина дифтерии у взрослых в разные периоды эпидемии //Эпидемиология и инфекционные болезни. – 1996 – N 1. – С. 59-61.
Резюме
Досліджено клінічні і патоморфологічні особливості 29 летальних випадків дифтерії. Одержано результати про частоту і характер ускладнень, виявлено вагомі сезонні коливання летальності. Встановлено, що перебіг дифтерії в 90-ті роки характеризується злоякіснішим перебігом, часто з тяжкими множинними ускладненнями. Серед причин смерті при дифтерії перше місце посідає міокардит (62%), у решти хворих – круп (14%), нефрозо-нефрит (11%), пневмонія на фоні поліневриту (7%), інфекційно-токсичний шок (3%) і кровотеча з ерозованої поверхні миґдаликів з аспірацією крові на фоні інфекційного психозу (3%).
Summary
Clinical and patomorphological peculiarities of 29 letal diphtheria cases were researched. The data on frequency and character of complications were obtained. Important periodical oscillations of mortality were revealed. Researching diphtheria clinics in 90-th it was discovered that illness was taking more malignant course, often with numerous complications.


